Tyle się mówi o tych kolanach koślawych, a o co tak naprawdę tyle zachodu? Martwi Cię sposób chodu Twojego dziecka? Jego nogi ustawiają się w iksy? Nie wiesz czy to norma, czy już kolana koślawe? Jakie konsekwencje może mieć koślawość kolan? Co z tym zrobić i czy warto coś z tym robić?
W tym tekście w prosty i przejrzysty sposób przybliżymy Ci tematykę KOLAN KOŚLAWYCH i opiszemy:
- budowę stawu kolanowego
- działanie kolana
- kiedy możemy stwierdzić występowanie kolanach koślawych u dziecka
- w jaki sposób je ocenić
- jakie są przyczyny ich powstawania
- fizjologiczne ustawienie kolan w kolejnych etapach rozwoju dziecka
- jakie mogą być ich konsekwencje
- w jaki sposób zapobiegać ich powstawaniu
- jak leczyć, gdy mamy już do czynienia z kolanami koślawymi
Na koniec przestawimy Ci kilka ćwiczeń oraz ciekawostek związanych z tematem.
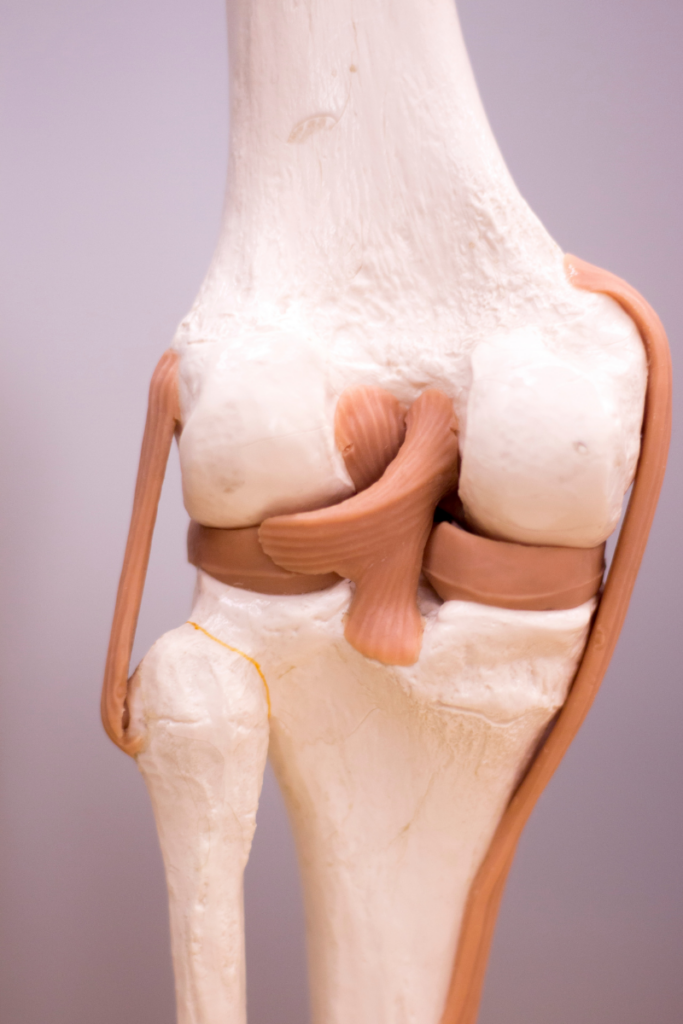
Budowa stawu kolanowego
Staw kolanowy jest największym i jednym z najbardziej skomplikowanych stawów w naszym organizmie. Jest bardzo ważnym łącznikiem między stawem biodrowym i skokowym. Zbudowany jest z kości udowej, piszczelowej oraz rzepki. Tworzą go tak naprawdę dwa stawy: udowo-piszczelowy i udowo-rzepkowy. Kolano zasadniczo stabilizują przyczepy końcowe mięśni otaczających je oraz więzadła. Na pewno kojarzycie ACL… To więzadło, które znajduje się właśnie w kolanie. Dość często dochodzi do jego zerwania, co powoduje niestabilność kolana.
W stawie tym, jako jedynym, występują również dwie łąkotki – przyśrodkowa i boczna. Są to specjalne struktury w kształcie półksiężyców, które znajdują się pomiędzy kością udowa a piszczelową. Łąkotki usprawniają pracę stawu kolanowego – amortyzują obciążenie, stabilizują go oraz odżywiają.
W przypadku uszkodzenia którejkolwiek z wymienionych wyżej struktur, dochodzi do zaburzenia pracy stawu kolanowego, powodując niestabilność, ból, dyskomfort a nawet niemożność chodzenia. Taka nieprawidłowość może znacząco wpłynąć na jakość życia, dlatego warto od wczesnych lat zmniejszać ryzyko jej wystąpienia.
Niefizjologiczne ustawienie kości czy zaburzenia rozkładu napięcia mięśniowego, które występują w przypadku kolan koślawych, mogą zwiększyć ryzyko uszkodzenia tego stawu.
Działanie kolana
W stawie kolanowym mogą zachodzić ruchy prostowania i zginania, a także ruchy rotacyjne przy kolanie zgiętym do 90°. Za ruchy prostowania odpowiedzialne są mięśnie położone z przodu uda, natomiast za zginanie te z tyłu. Mięśnie te działają także na staw biodrowy, dlatego najczęściej problem kolan koślawych nie wynika z zaburzeń w stawie kolanowym, a jest dużo bardziej złożony. Nasz organizm to jedna całość i wszystko ma na siebie wpływ. Do kości budujących staw kolanowy przyczepiają się także mięśnie położone poniżej kolana, one również mają wpływ na jego ustawienie. Dlatego, badając kolana koślawe, trzeba zwrócić uwagę na ustawienie stóp i bioder oraz pracę mięśni całego ciała.



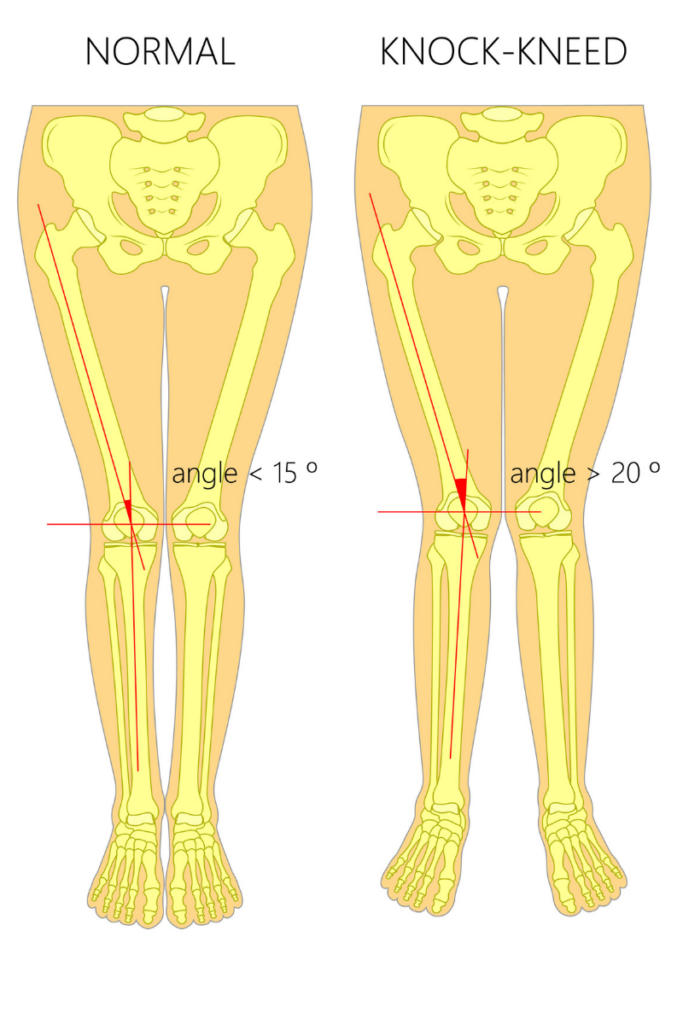
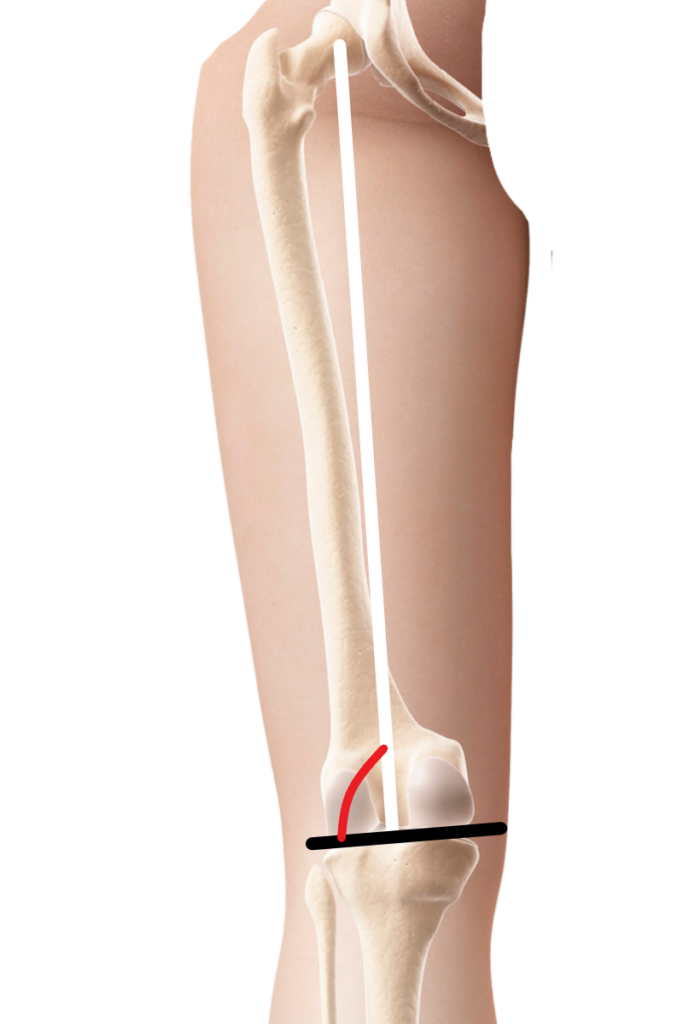
Kolana koślawe – kiedy mamy z nimi do czynienia?
Wtedy gdy koniec kości udowej i początek kości piszczelowej uciekają bardziej do środka. Kończyny dolne ustawiają się w tzw. IKSY. Większe obciążenie występuje wtedy po stronie bocznej kolana, natomiast większe zmiany podczas chodu, zachodzą po stronie przyśrodkowej.
W sytuacji gdy zaburzenie to wpływa na zmianę wzorca chodu mówimy o tzw. dynamicznej koślawości kolana.
Koślawość kolan występuje częściej u dziewcząt niż u chłopców.
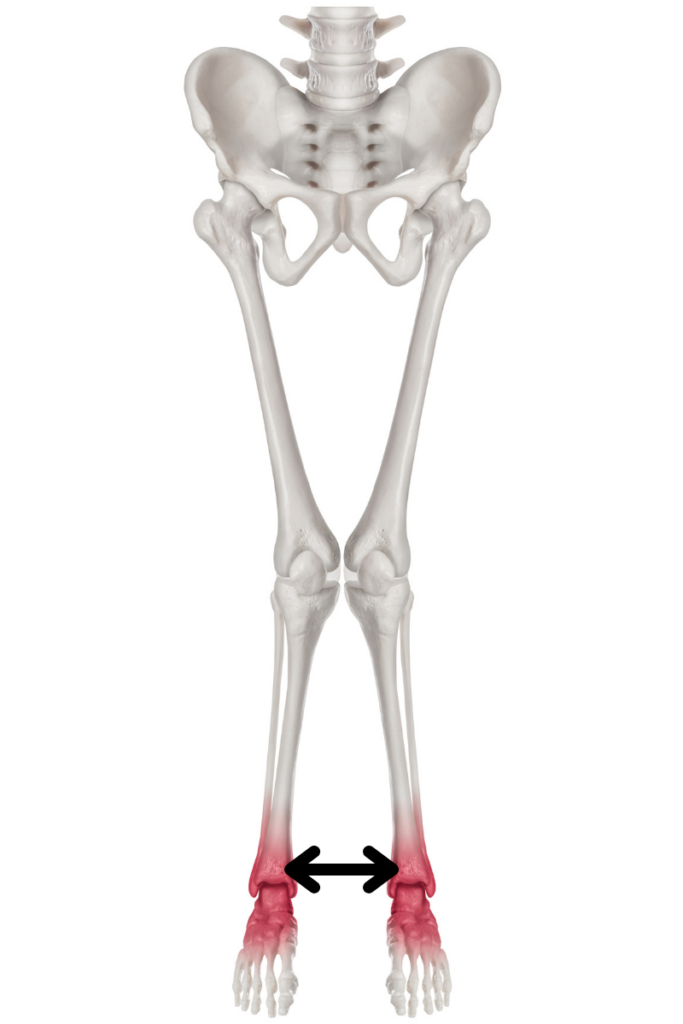
Kolana koślawe – jak je ocenić?
Głównym narzędziem do oceny tej wady jest zmierzenie odległości między kostkami przyśrodkowymi. Pacjent powinien stać ze złączonymi kolanami.
O koślawości mówimy wtedy, gdy odległość jest większa niż 8 cm!!!
- 8-10 cm – koślawość umiarkowana
- 10-13 cm – poważna koślawość
- > 13cm – ekstremalna koślawość
Pomiar ten powinien wykonać fizjoterapeuta w celu oceny wielkości problemu, ale już w domu możesz zmierzyć tę odległość u dziecka i upewnić się, czy należy to skonsultować.
Powyższy pomiar jest bardzo istotny, jednak, aby uzyskać więcej informacji, zalecane jest również sprawdzenie kąta piszczelowo-udowego.
Jest to kąt utworzony między osią podłużna piszczeli i uda.
Ważne jest, aby fizjoterapeuta ustalił, czy deformacja pochodzi głównie z kości udowej czy piszczelowej. Można to sprawdzić mierząc dystalny boczny kąt udowy (pomiędzy mechaniczną osią kości udowej a linią powierzchni stawowej kłykci kości udowej) oraz proksymalny przyśrodkowy kąt piszczelowy (pomiędzy mechaniczną osią kości piszczelowej a linią powierzchni stawowej kości piszczelowej). Jeśli któryś z tych kątów jest mniejszy niż 87-90 ° mówimy o koślawej deformacji tej kości.
Bardzo istotnym aspektem badania jest również ocena wzorca chodu.
Koślawość kolan często występuje razem z płaskostopiem. Może też objawiać się okazjonalnym bólem przyśrodkowym stopy i kolana.
Kiedy należy wykonać RTG i inne badania?
W niektórych przypadkach zaleca się wykonanie zdjęcia RTG kolan oraz badań laboratoryjnych. W szczególności, jeśli:
- skrzywienie kolan jest różne w obu kończynach dolnych
- doszło do infekcji i pojawienia się stanu zapalnego
- wystąpił jakiś uraz
- koślawość jest większa niż 10 cm po 7 roku życia
- występują inne niepokojące objawy świadczące o chorobie
Kolana koślawe – jakie są przyczyny powstawania?
Większość pacjentów zgłasza się do kliniki w wieku od 3 do 5 lat, gdy rodzice na ogół martwią się stłuczonymi kolanami. Przyczyny wystąpienia kolan koślawych mogą być różne, najczęściej są nieznane (idiopatyczna, postępująca koślawość kolan). Często takie ustawienie kolan może wynikać z choroby, dlatego istotne jest, aby szybko zwrócić na to uwagę i próbować znaleźć przyczynę. Poniżej najczęstsze czynniki powodujące koślawość:
- choroby metaboliczne kości
- dysplazje szkieletowe
- asymetryczny wzrost kości udowej
- otyłość
- hipermobilność (wiotkość więzadeł)
- ograniczenie zgięcia grzbietowego stopy
- słabe mięśnie odwodziciele i przywodziciele stawu biodrowego
- ograniczenie rotacji zewnętrznej w stawie biodrowym
- obniżenie siły mięśni rotujących zewnętrznie i odwodzących udo
- czynniki genetyczne
Badania mówią, że otyłość wpływa na szpotawe ustawienie piszczeli, czyli odchylenie dolnego końca piszczeli na zewnątrz. Może to sugerować, że u otyłych dzieci osłabione i bardziej rozciągnięte są mięśnie przywodziciele stawu biodrowego.
Może pojawić się również jednostronna koślawość kolan i to należy natychmiast zbadać, ponieważ może to być objaw poważnej choroby!!! Np.:
- uraz – złamanie przynasadowej części kości piszczelowej
- nowotwory
- infekcje
Kolana koślawe – jakie są normy w zależności od wieku?
- 0-2 lata – szpotawość kolan
- 2-7 lata – koślawość kolan
- >7 lat – ustawienie neutralne kolan
Dzieci zaczynają rozwijać fizjologiczną koślawość kolan w wieku 2 lat, a najbardziej widoczna jest w wieku od 3 do 4 lat. Następnie zwykle zmniejsza się do stabilnej, lekko koślawej pozycji w wieku 7 lat.
Kolana koślawe – co mogą powodować?
Nieprawidłowe ustawienie stawów kolanowych może prowadzić do:
- częstszych urazów (głównie uszkodzenia ACL)
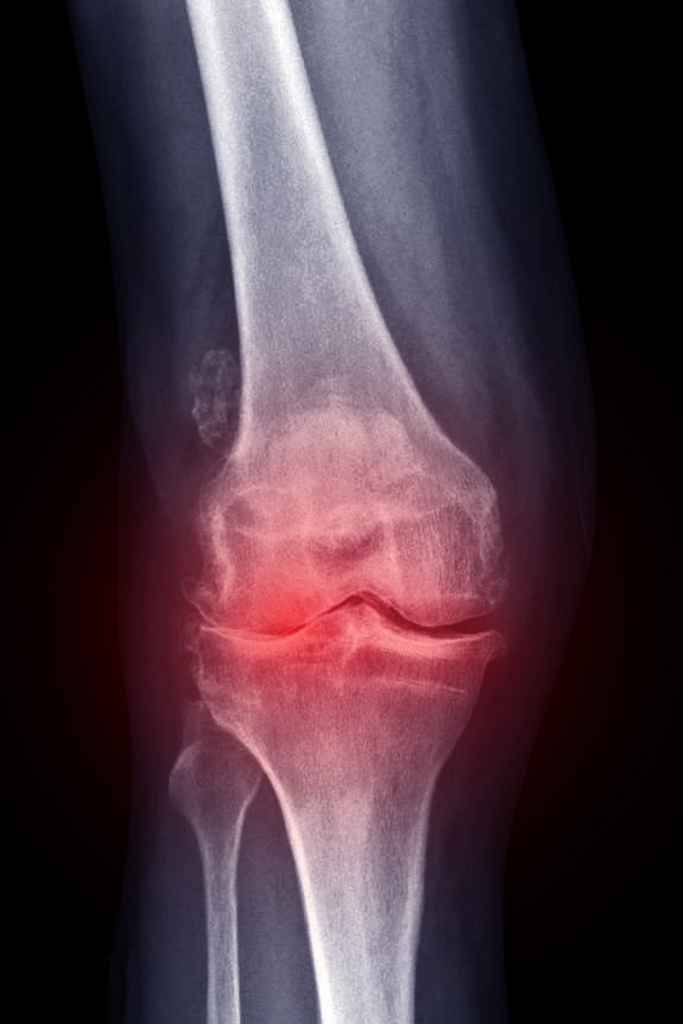
- przyspieszenia pojawienia się choroby zwyrodnieniowej stawów
- degeneracji chrząstki stawowej
- bólu
- pogorszenie jakości chodu
Badania mówią, że kolana koślawe dzieci zachowują się podobnie do kolan ludzi ze zwyrodnieniami…
To wszystko będzie miało wpływ na jakość życia dziecka, a później dorosłego.
Większość pacjentów jest bezobjawowa i nie ma ograniczeń czynnościowych, co jeszcze utrudnia szybkie rozpoznanie problemu i zapobieganie jego skutkom.
Kolana koślawe – jak zapobiegać ich powstawaniu?
W celu zapobiegania wad postawy należy zadbać o odpowiednią siłę i elastyczność mięśni. Ważne są prawidłowe nawyki, czyli sposób w jaki wykonujemy czynności dnia codziennego. Jeśli rzecz, którą wykonujemy codziennie, np. siedzenie przy lekcjach, będziemy wykonywać w jednej, stałej pozycji, to narząd ruchu przyzwyczai się do tego ułożenia i zapamięta je.
Może to prowadzić do wzmocnienia jednych mięśni względem drugich. Będą one pociągać za sobą kości zmieniając ich ustawienie, co zmieni rozkład sił na nie działających. Cała ta lawina może prowadzić do utrwalenia nieprawidłowych wzorców i powstawania wad postawy.
Narażone są na to szczególnie małe dzieci, ponieważ ich narząd ruchu rośnie i dynamicznie się zmienia, a kości są jeszcze bardzo elastyczne i podatne na warunki środowiskowe. Dlatego tak ważne jest, aby często zmieniać pozycje i wykonywać różnorodną aktywność fizyczną.
Aby zapobiegać koślawości kolan, należy znać przyczyny ich powstawania. Po przeczytaniu poprzedniej części tego artykułu znasz już najczęstsze z nich, więc wykluczając choroby czy czynniki genetyczne, na które często nie mamy wpływu, możesz skupić się na pozostałych.
I tak naprawdę ważne jest to, aby ruszać się, zmieniać pozycje w ciągu dnia, rozciągać się oraz zwrócić uwagę na swój oddech. I tego właśnie trzeba uczyć dzieci, aby były świadome swojego ciała, aby umiały i chciały wykonywać różne aktywności, aby wiedziały, że jeśli czują napięcie, to dobrze, by było, aby się rozciągnęły.
Można uczyć je uważności na swój oddech, wprowadzając krótkie i przyjemne ćwiczenia oddechowe. Dodatkowo wpłynie to pozytywnie również na ich psychikę, także myślimy, że warto 🙂
Kolana koślawe – jak je leczyć ?
Jednak, jeśli już mamy do czynienia z kolanami koślawymi, to ważne jest, aby skonsultować to z fizjoterapeutą, czasem również z lekarzem ortopedą, który wykluczy występowanie poważnej choroby.
Istotne jest, aby fizjoterapeuta dokładnie zbadał i ocenił CAŁĄ postawę dziecka oraz starał się znaleźć przyczynę nieprawidłowości. Ważne jest, żebyście Ty i Twoje dziecko wiedzieli co może powodować koślawość – dlatego PYTAJCIE o wszystko swoich terapeutów. Często jest tak, że jak zrozumiemy problem czy poznamy przyczynę, to dużo łatwiej jest nam się z nim uporać. Dlatego Ty powinieneś to zrozumieć, aby odpowiednio rozmawiać z dzieckiem i motywować je do aktywności.
Najczęściej w leczeniu koślawości skupiamy się na wzmocnieniu mięśni oraz utrzymaniu ich odpowiedniej elastyczności. Będzie to dotyczyć głównie mięśni przedniej strony uda – mięśnia biodrowo-lędźwiowego oraz czworogłowego. Warto także zwrócić uwagę na elastyczność mięśni tylnej grupy uda, ponieważ jest ona często u dzieci przykurczona.


Badacze odkryli również zabiegowy sposób leczenia idiopatycznej koślawości kolan, metoda “8 plate” polega na wszczepieniu odpowiednich płytek kontrolujących wzrost chrząstki. Zbudowane są one ze specjalnego materiału, który blokuje wzrost kości po stronie przyśrodkowej, zmniejszając kąt koślawości kolan. Metoda ta jest dość nowa i wciąż badana, ale już wiemy, że często przynosi zadowalające efekty, szczególnie w ciężkich przypadkach koślawości.
Ciekawe jest również to, że większość badanych dzieci z koślawością kolan wykazuje nadwagę bądź otyłość.
Kilka ćwiczeń stosowanych w celu zapobiegania i leczenia kolan koślawych
- Wzmacnianie mięśni pośladkowy i odwodzicieli uda


- Wzmacnianie mięśni brzucha



Tak więc…
Wiemy, że koślawość kolan to problem, który bardzo często pojawia się w myślach czy rozmowach rodziców. Często spędza Ci sen z powiek. Dlatego chcemy Ci powiedzieć, że większość pacjentów, zgłaszających się do nas z tym problemem, ma niewielkie odchylenia od normy i wynika to z ogólnej słabości mięśniowej. Wystarczy wówczas tylko wprowadzić ciekawą aktywność do ich życia – np. zajęcia z pływania, piłki nożnej, gimnastyki czy inne, a problem znacznie się zmniejsza lub znika. Oczywiście warto obserwować dziecko i sprawdzać swoje wątpliwości, bo są pojedyncze przypadki, gdzie kolana koślawe są dużą trudnością. Jednak im szybciej zaczniemy działać, tym lepiej!
Ciekawostki
- Kolana koślawe występują częściej u otyłych dziewczynek.
- Najczęstsze urazy w sporcie to uszkodzenia kolana i kostki – ⅓ z tych urazów jest spowodowana słabą funkcją kolana!!!
- Uszkodzenie ACL przez koślawość wynika głównie z sił działających podczas lądowania albo zmian kierunków, które są od 5 do 7 razy większe niż masa ciała.
- Rząd USA wydaje 26 miliardów rocznie na leczenie pacjentów po uszkodzeniu ACL.
Źródła:
- K. Zhang, J. Zeng, M. Zhang, D. Wai-chi Wong, Y. Jiang, S.Yan, J. Sun: Finite element analysis of the valgus knee joint of an obese child, BioMedical Engineering OnLine15, Article number: 158 (2016)
- Marco Andrés García-Luna, Juan Manuel Cortell-Tormo, Miguel García-Jaén, Manuel Ortega-Navarro, Juan Tortosa-Martínez: Acute Effects of ACL Injury-Prevention Warm-Up and Soccer-Specific Fatigue Protocol on Dynamic Knee Valgus in Youth Male Soccer Players; International Journal of Environmental Research and Public Health 2020 Aug; 17(15): 5608.
- Madhish Patel, Ryan Nelson: Genu Valgum; StatPearls Publishing, 2021
- María Orosia Lucha-López, José Miguel Tricás-Moreno, Elena Gaspar-Calvo, Ana Carmen Lucha-López, Concepción Vidal-Peracho, César Hidalgo-García, Santos Caudevilla-Polo, Pablo Fanlo-Mazas: Relationship between knee alignment in asymptomatic subjects and flexibility of the main muscles that are functionally related to the knee; Journal of International Medical Research, 2018 Aug;46(8):3065-3077
- Agnieszka Jankowicz-Szymanska, Edyta Mikolajczyk:Genu Valgum and Flat Feet in Children With Healthy and Excessive Body Weight; Pediatric Physical Therapy 2016;28(2):200-6
- Janet L Walker, Pooya Hosseinzadeh, Hank White, Kevin Murr, Todd A Milbrandt, Vishwas J Talwalkar, Henry Iwinski, Ryan Muchow: Idiopathic Genu Valgum and Its Association With Obesity in Children and Adolescents; Journal of Pediatric Orthopaedics 2019 Aug;39(7):347-352
- Soroush Baghdadi, S M Javad Mortazavi, Kamel Dastoureh, Alireza Moharrami, Taghi Baghdadi: Middle to long-term results of distal femoral tension band hemiepiphysiodesis in the treatment of idiopathic genu valgum; Journal of Pediatric Orthopaedics B, 2021 Jan;30(1):43-47
- Ashlee M Dobbe,Paul J Gibbons: Common paediatric conditions of the lower limb; Journal of Paediatrics and Child Health, 2017 Nov;53(11):1077-1085